La prospettiva del paziente
da Emil Tsenov
La vita è una faccenda rischiosa.
 Dobbiamo correre dei rischi tutti i giorni per poter condurre un’esistenza significativa. È poco probabile che molti di questi rischi diverranno pericolosi, ma la possibilità esiste, anche se è così piccola che non ne prestiamo alcuna attenzione. Ogni anno negli Stati Uniti circa 75,000 pedoni vengono investiti da un’auto e più di 4000 di essi muoiono. Non prendiamo in considerazione questa possibilità ma attraversiamo la strada perché ci serve farlo, e perché ci fidiamo dei conducenti.
Dobbiamo correre dei rischi tutti i giorni per poter condurre un’esistenza significativa. È poco probabile che molti di questi rischi diverranno pericolosi, ma la possibilità esiste, anche se è così piccola che non ne prestiamo alcuna attenzione. Ogni anno negli Stati Uniti circa 75,000 pedoni vengono investiti da un’auto e più di 4000 di essi muoiono. Non prendiamo in considerazione questa possibilità ma attraversiamo la strada perché ci serve farlo, e perché ci fidiamo dei conducenti.
Gestire i rischi fa parte della nostra esistenza e l’accettiamo, specialmente quando conosciamo i pericoli da affrontare e in questo modo possono essere ridotti.
Le cose cambiano quando ci troviamo di fronte ad un nuovo rischio, del quale non abbiamo né una sufficiente conoscenza né il potere per gestirlo, specialmente quando ci viene comunicato all’improvviso. Pensate alla seguente situazione: state relativamente bene e vivete in maniera tranquilla, quando ad un tratto il cuore comincia a battere veloce. I medici vi dicono che avete una patologia cardiaca genetica, che potrebbe peggiorare e potreste anche avere un’aritmia che può causare un arresto cardiaco (AC). Vi propongono l’impianto di un defibrillatore (ICD) per evitarla. I medici ritengono che questa possa essere la soluzione migliore, ma in fondo la decisione è vostra. Allora, cosa pensate e decidete di fare?
Ecco alcuni suggerimenti:
- Raccogliere le informazioni per capire meglio la situazione
Molti pazienti messi di fronte alla decisione di impiantare o meno un ICD sanno poco o nulla della loro condizione cardiaca. Questo è “normale” perché è tutto molto complesso, con termini difficili da capire. Dovremo tutti fidarci dei nostri medici (si spera che siate nelle mani di medici con esperienza in questo settore, altrimenti assicuratevi di trovarli), comunque dovremo fare una scelta oculata. Per raccogliere delle informazioni esistono siti specializzati (vedi aicarm.it, hcmbeat.com o cardiomyopathy.org, questi ultimi in inglese), oppure si possono consultare articoli scientifici ed opuscoli che potete ricevere dal vostro medico e da gruppi di supporto. Bisogna tener presente che questi gruppi di supporto sono costituiti da persone che si riuniscono per condividere le loro esperienze, di solito o molto negative o molto positive.
- Valutare il livello di urgenza
I vostri medici dovrebbero fornirvi una spiegazione dettagliata della procedura, dei dispositivi da impiantare, e dei tempi d’impianto suggeriti. In circostanze normali la decisione di mettere un ICD non dovrebbe essere soggetta a pressioni riguardanti i tempi. Se vi dicono che l’impianto è urgente (può succedere), chiedete più dettagli per comprendere le ragioni di tale urgenza. Non abbiate paura che il medico possa risentirsi, perché non state mettendo in dubbio la sua professionalità, ma semplicemente cercando di prendere una giusta decisione per voi stessi.
- Capire cosa significa il rischio in termini generali e per voi personalmente
- Il rischio è un concetto relativo che fa riferimento a delle probabilità e può variare molto da una persona all’altra. Se, ad esempio, siete un maschio sui sessanta e vi dicono che avete 1% di possibilità di AC in un anno, questo rischio non è molto differente da quello di avere un cancro alla prostata. La differenza sta nel fatto che è molto più facile immaginare “il cuore che si ferma all’improvviso”. Pochi di noi sono in grado di fare una valutazione assolutamente imparziale dei propri rischi perché ci riguardano personalmente ad anche, in modo diverso, il nostro benessere, la famiglia, le finanze, i rapporti personali, il nostro stile di vita, il lavoro.
La percezione personale del rischio dipende più che altro da:
- Età: gli adulti valutano i rischi in modo più equilibrato, mentre i giovani tendono ad ignorarli.
- Composizione della famiglia: la percezione cambia se voi siete soli o in famiglia con persone che dipendono da voi, ed in particolare se avete figli giovani.
- Carattere: la maggior parte di noi ha una naturale tendenza ad essere ottimista o pessimista.
- Ambiente: siamo influenzati dalla nostra cultura, dai nostri amici, dai parenti, dai media
- Comprendere le conseguenze dell’impianto ed i possibili risultati
Conseguenze positive:
- Protezione costante contro il rischio di AC. Ricordate che tale protezione non è assoluta e ci potrebbero essere dei casi isolati in cui l’ICD può non essere sufficiente.
- Sollievo psicologico. Molte persone si sentono sollevate perché si sentono più protette.
- Più informazioni sul cuore. Il dispositivo raccoglie informazioni continuamente e le condivide inviandole periodicamente al centro di impianto (Monitoraggio remoto).
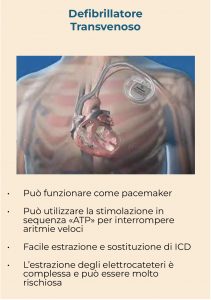
- Possibilità di stimolazione. Gli ICD transvenosi consentono di controllare la frequenza cardiaca, nel caso sia troppo lenta (bradicardia) perché possono stimolare il cuore alla velocità ritenuta opportuna dal medico o veloce (tachicardia), usando anche farmaci specifici.
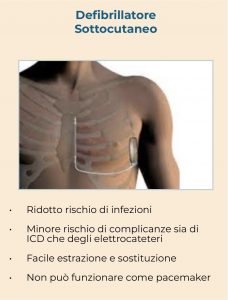
Gli ICD sottocutanei, in caso di bradicardia, rendono necessario anche l’impianto di un pacemaker.
 Conseguenze negative:
Conseguenze negative:
- La possibilità che il dispositivo produca la scarica anche in assenza di una aritmia che può determinare l’AC (scarica inappropriata). L’efficienza del dispositivo dipende da vari fattori, che consentono di fare una scarica interrompendo l’aritmia ed evitando l’AC, ma ciò può non succedere. In questi casi si parla di Scarica inappropriata. Alcuni studi riportano nel corso del tempo una percentuale fino ad oltre il 13% di scarica inappropriata. Ciò normalmente non porta a conseguenze catastrofiche, ma può essere un’esperienza traumatica per i pazienti e, se succede ripetutamente, anche creare un danno psicologico.
Nel caso le scariche siano più di una, è necessario recarsi subito all’ospedale più vicino.
- Complicazioni chirurgiche. Impiantare un ICD non è complicato, ma dipende molto dal tipo di ICD. È più complicato nel caso sia necessario impiantare un ICD Transvenoso bicamerale o addirittura con resincronizzazione (CRT-ICD). Ma con qualsiasi tipo di chirurgia possono subentrare complicazioni come, ad esempio, infezioni e sanguinamento. La percentuale di complicanze può arrivare fino al 9% mentre le infezioni al 1.5%.
- Complicazioni post-chirurgiche. In alcuni casi, nei soggetti con ICD transvenoso, possono spostarsi o rompersi i cavi che conducono lo stimolo (elettrocateteri) e può essere necessaria la loro estrazione, una procedura complessa e talvolta rischiosa.
- Sostituzione. Man mano che la batteria perde potenza, l’ICD deve essere sostituito, di solito ogni 7 o 10 anni a seconda del modello e di quanto ha stimolato o scaricato. Ciò significa doversi operare di nuovo per estrarre l’ICD in via di esaurimento ed impiantarne uno nuovo.
- Oggetto estraneo nel corpo. Per molte persone la sola idea di avere un oggetto estraneo dentro il corpo fa paura. Poi può succedere che l’ICD cambi posizione, o si sentano i cavetti (specialmente quando fa freddo) ecc. Ci vuole del tempo per abituarsi e alcune persone non smettono mai di avvertirlo. Molte persone con un S-ICD stanno scomode se dormono sul lato sinistro, dove è stato inserito l’impianto, e questo soprattutto nei primi mesi
- L’immagine del proprio corpo. Il dispositivo può essere visibile (specialmente se si tratta di un S-ICD che è più grande), quando siete in spiaggia o quando indossate una maglietta stretta. Poi si possono vedono le cicatrici dell’impianto.
- Problemi con la Risonanza Magnetica (RM). La maggior parte dei dispositivi più recenti consentono di fare la RM, ma se gli elettrocateteri sono stati impiantati molti anni prima, questi potrebbero non consentirlo. In ogni caso la responsabilità di eseguire una RM è del radiologo, che può rifiutarla. Di solito poi, prima dell’esame, l’ICD va “inibito” dal cardiologo, e “riattivato“ dopo aver fatto l’esame ed essere usciti dalla sala
Ripercussioni su:
vita sessuale. Alcune persone portatrici di impianti e il loro partner si preoccupano che il dispositivo possa attivarsi durante un rapporto, anche se la probabilità è molto bassa. Ciò può ripercuotersi negativamente sulla vita sessuale della coppia.
viaggi. È necessario informare la sicurezza degli aeroporti che siete portatori di un ICD e che quindi il controllo della persona deve essere effettuato “a mano”. Può essere rischioso recarsi in zone molto remote, senza possibilità di poter controllare l’ICD, in caso di necessità.
lavoro. La presenza di un ICD può costituire un ostacolo, per esempio se si lavora con strumenti che possono generare campi magnetici importanti, come ad esempio un trapano, in elettricisti o meccanici oppure se si devono sollevare grandi pesi.
Patente. La legge italiana finora lascia libere le commissioni di decidere, a loro discrezione, il periodo di validità della patente, solitamente per un solo anno
- Capire le alternative
Siamo portati a pensare in termini binari: qualcosa può succedere o non succedere. Molti di noi sono anche pessimisti per natura. Ciò forse deriva dai tempi lontani quando si doveva stare molto attenti per poter sopravvivere. Nella testa spesso si semplifica: la scelta va fatta fra “impiantare un ICD o correre il rischio di morire”. In realtà ci sono sempre tre opzioni: 1. Impiantare l’ICD 2. Non impiantare l’ICD 3. Aspettare e decidere un po’ più in là, dopo aver riflettuto bene, ed ottimizzare intanto la terapia.
Aspettare potrebbe sembrare controintuitivo, ma ci possono essere dei benefici, specialmente nei casi borderline quando non si è sicuri della necessità di un impianto. Ad esempio, si possono avere più informazioni per decidere. Poi alcune analisi possono aver dato informazioni sbagliate, quindi è meglio ripeterle per valutare la situazione. Gli errori sono possibili. Potrebbero essere disponibili nuovi dispositivi, magari più performanti. Questo settore evolve costantemente offrendo dispositivi più piccoli e più affidabili, i quali possono essere stati migliorati e, ad esempio, durare più a lungo.
Forse capirete meglio cosa per voi costituisce un rischio accettabile e qual è il modo di vivere che vi si addice di più. Certamente se decidete di aspettare dovrete essere sicuri che l’opzione di un impianto sarà sempre disponibile in futuro (normalmente è così); dovrete concordare una strategia con il vostro medico e anche i tempi per ulteriori analisi e decisioni.
- Comprendere le parti interessate in questo procedimento e le relative motivazioni
A parte voi (i pazienti), ci sono altri gruppi che potrebbero avere interesse nelle vostre decisioni di impiantare l’ICD. Questi gruppi sono:
- Medici e ospedali. I medici che impiantano un ICD vengono pagati anche per quello, soprattutto in ospedali privati. Poi, i medici preferiscono essere più che scrupolosi se c’è di mezzo un rischio di AC che può portare alla morte del paziente. Questo porterebbe a conseguenze negative per la loro reputazione, il danno psicologico e persino questioni legali, per le quali vi fanno firmare tutti quei fogli (sono elementi per limitare la responsabilità dei medici e del personale sanitario coinvolto).
- Produttori di ICD. Ovviamente è nel loro interesse vendere più dispositivi (cioè fare più impianti). Il prezzo di questi dispositivi non è banale, i margini di profitto sono alti e globalmente l’industria ha superato gli 11 miliardi di dollari nel 2021. Ci sono previsioni che dovrebbe crescere fino a 18.2 miliardi nel 2026. Inoltre, è loro interesse che voi, o il medico, scegliate uno dei loro modelli, e non quelli della concorrenza, se avete deciso di fare l’impianto. I modelli possono essere anche molto diversi e, se lo volete, potete ricevere informazioni per questo.
- L’assicurazione medica privata. Le assicurazioni private di solito coprono tutti i costi per l’impianto di un ICD (o quasi), ma cercano di approvare l’alternativa meno costosa disponibile per poter minimizzare i costi. Questo di solito non succede nel Servizio sanitario nazionale, come in Italia, negli ospedali pubblici o privati convenzionati.
Gli interessi di questi gruppi a volte sono contradittori e non necessariamente nel migliore interesse del paziente. Bisogna prenderne atto. Uno studio nel 2021 ha confrontato migliaia di pazienti con Cardiomiopatia ipertrofica degli Stati Uniti ed in Europa.
Lo studio ha rilevato che gli ICD vengono impiantati molto più di frequente (più del doppio) nei pazienti negli Stati Uniti che non in quelli europei. Tuttavia, questo non ha determinato un aumento di sopravvivenza nei pazienti impiantati negli Stati Uniti rispetto a quelli europei. Inoltre, la percentuale di scariche appropriate di ICD nei pazienti degli Stati Uniti era molto più bassa rispetto agli europei. È possibile che questa maggior disponibilità di impianto sia collegata agli interessi sopra descritti ed alla necessità di limitare la responsabilità dei medici.
- La decisione va condivisa.
Ma alla fine è solo il paziente che può prendere questa decisione. Non c’è dubbio che la gran maggioranza di pazienti chiederebbe ai medici di prenderla e ciò può andare bene, visto che vi siete affidati a loro per tutelare la vostra salute. Ma non significa che debba agire impulsivamente; la scelta va fatta con molta attenzione.
Il paziente deve essere sicuro di essere ben informato e di aver ricevuto risposte a questi quesiti:
- l’impianto di un dispositivo è “necessario” in base alla stima di un alto rischio di AC?
- È stato spiegato in maniera chiara il motivo di questa raccomandazione?
- È chiaro cosa comporta la procedura dell’impianto?
- Quali sono le caratteristiche tecniche del dispositivo che sarà impiantato?
- Quali possono essere i cambiamenti della vita in seguito all’impianto?
- Credi che l’impianto del dispositivo ti darà sollievo psicologico?
- L’impianto avrà un effetto sul lavoro e sul reddito?
- Sei a tuo agio con il concetto di un oggetto estraneo all’interno del tuo corpo?
- La raccomandazione di fare l’impianto viene anche da uno specialista in Cardiomiopatie?
- Sei nelle condizioni fisiche e psicologiche per decidere di fare un impianto di ICD?

Potrebbe essere di aiuto fare anche una lista con tutti i pro e contro, definendone l’importanza e facendo attenzione alle conseguenze della decisione, specialmente nel caso di raccomandazioni borderline. Si tratta della propria vita e anche del modo in cui la si vive!
(traduzione Prof. Franco Cecchi)

